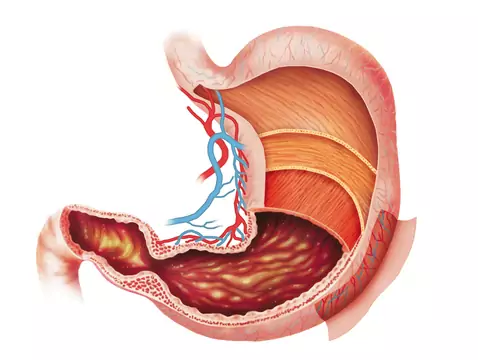
O Helicobacter pylori zrobiło się głośno kilka lat temu. Mało kto słyszał o tej bakterii, a tym bardziej o jej zjadliwości i metodach leczenia. Okazuje się, że H. pylori nie daje za wygraną – antybiotykooporność bakterii rośnie w zastraszająco szybkim tempie. Co to oznacza dla nas, pacjentów?
Reklama: