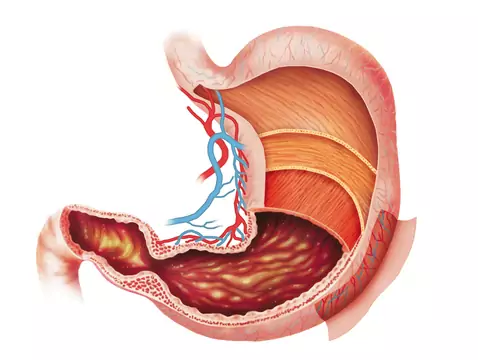
Cukrzyca to jedna z najgroźniejszych chorób cywilizacyjnych. Z każdym rokiem zwiększa się liczba osób, u których rozpoznajemy tę chorobę. Jest to szczególnie niebezpieczne zjawisko biorąc pod uwagę fakt, jak wielkie spustoszenie w ludzkim organizmie wywołuje hiperglikemia i do jak tragicznych konsekwencji może doprowadzić. Nie wszyscy jednak wiedzą, że cukrzyca nie jest jedną jednostką chorobową. Ta, o której większość z nas słyszała to cukrzyca typu 2. Poza nią wyróżniamy jeszcze między innymi cukrzycę typu 1, nazywaną cukrzycą dzieci i młodzieży lub cukrzycą insulinozależną.
Reklama: